ملانوم بدخیم پوست یکی از تهاجمیترین انواع سرطانهای پوستی است که اگر زود تشخیص داده نشود، میتواند به سرعت به سایر نقاط بدن گسترش پیدا کند. برخلاف بسیاری از سرطانهای پوستی که رشد کندی دارند، ملانوم میتواند از یک خال ساده به یک تومور مرگبار تبدیل شود. آنچه این بیماری را خطرناکتر میکند، تأخیر در تشخیص و درمان است. بههمین دلیل شناخت علائم هشداردهنده، روندهای درمانی بهروز و مراقبتهای پس از جراحی از اهمیت ویژهای برخوردار است. خوشبختانه پیشرفتهای پزشکی در زمینه جراحی، ایمونوتراپی و بازسازی پوست، امید بیماران را برای درمان کامل بیشتر کرده است. اگر به دنبال دانستن اطلاعات دقیق و کاربردی درباره مسیر درمان، مراقبتهای بعد از عمل، و پیشگیری از عود هستید، این راهنمای علمی و حرفهای دقیقاً برای شما نوشته شده است. در ادامه با ما همراه باشید تا با مراحل درمان ملانوم بدخیم پوست از ابتدا تا پیگیری نهایی آشنا شوید.
ملانوم بدخیم چیست؟ تشخیص زودهنگام چگونه جان بیمار را نجات میدهد؟
ملانوم بدخیم پوست نوعی سرطان ناشی از رشد غیرقابلکنترل ملانوسیتهاست؛ سلولهایی که رنگدانه ملانین تولید میکنند. برخلاف سایر سرطانهای پوستی، این نوع میتواند بهسرعت متاستاز دهد. تشخیص زودهنگام حیاتی است؛ چرا که در مراحل اولیه، درمان فقط به برداشت موضعی محدود میشود و احتمال درمان کامل نزدیک به ۹۹٪ است. نکات کلیدی در تشخیص:
- قاعده ABCDE: عدم تقارن، حاشیه نامنظم، رنگ متغیر، قطر بیش از ۶ میلیمتر، تغییر در گذر زمان.
- معاینه پوست توسط درماتولوژیست: بهویژه در افرادی با سابقه خانوادگی یا پوست روشن.
در صورت مشاهده ضایعه مشکوک، پزشک بیوپسی پانچ یا اکسیژنال تجویز میکند. بافت ارسالی به پاتولوژی، پایه تصمیمگیری در ادامه درمان است. نتایج نشان میدهند که افراد با تشخیص زودهنگام در مرحله 0 یا 1، نرخ بقای ۵ سالهای بالای ۹۵٪ دارند. به همین دلیل غربالگری سالانه، بهویژه در افراد پرریسک، توصیه میشود.
چه زمانی جراحی برای ملانوم ضروری است؟ تصمیمگیری بر اساس ضخامت، گسترش و محل ضایعه
زمانی که ملانوم در پوست تأیید شود، جراحی معمولاً اولین گزینه درمانی است. انتخاب روش و میزان برداشت بر پایه «ضخامت تومور» (Breslow thickness)، سطح نفوذ و محل قرارگیری ضایعه تعیین میشود. ملاک اصلی تصمیمگیری جراح:
- ضخامت تومور در پاتولوژی
- سطح درگیری پوست (Clark Level)
- درگیری لنفاوی یا متاستاز
همچنین محل ضایعه اهمیت دارد. مثلاً ضایعه در صورت یا انگشتان نیاز به روشهای خاصتری برای حفظ عملکرد و زیبایی دارد. در موارد با ضخامت بالاتر از 1 میلیمتر یا درگیری لنفاوی، جراحان معمولاً برداشت وسیعتر و بررسی غدد نگهبان را توصیه میکنند. در این میان، مشورت با تیم آنکولوژی، جراح پلاستیک و پاتولوژیست ضروری است.
جراحی ملانوم چگونه انجام میشود؟ از بیوپسی تا برداشت کامل با حاشیه ایمن
فرایند درمان جراحی ملانوم چند مرحله دارد و باید با دقت برنامهریزی شود. مرحله اول اغلب با بیوپسی اولیه انجام میشود که یا بهصورت بیوپسی پانچ است یا برداشت کامل ضایعه.
مرحله بعدی: اگر پاتولوژی ملانوم را تأیید کند، جراحی اصلی بهنام Wide Local Excision (WLE) انجام میشود که شامل برداشت تومور با حاشیه ایمن اطراف است:
- تومورهای نازک: برداشت با 1 سانتیمتر حاشیه
- تومورهای ضخیمتر: حاشیه 2 سانتیمتر
در این جراحی ممکن است همزمان بیوپسی غدد لنفاوی نگهبان (SLNB) نیز انجام شود. این تکنیک کمک میکند تا بررسی شود آیا سلولهای سرطانی به گرههای لنفاوی رسیدهاند یا نه.
پس از برداشت، زخم بسته میشود؛ در صورت لزوم از فلپ یا گرافت برای بازسازی استفاده میشود. هدف نهایی جراحی، حذف کامل توده با حفظ زیبایی و عملکرد طبیعی پوست است.
آیا نیاز به برداشت غدد لنفاوی هست؟ در چه مواردی دیسکسیون لنفاوی انجام میشود؟
برداشت غدد لنفاوی (Lymph Node Dissection) زمانی انجام میشود که خطر گسترش ملانوم بدخیم پوست به گرههای لنفاوی وجود داشته باشد. این موضوع بهویژه در تومورهای با ضخامت بیش از ۱ میلیمتر یا در صورت مثبت بودن بیوپسی غدد نگهبان (SLNB) مطرح میشود. چه زمانی دیسکسیون توصیه میشود؟
- بیوپسی غدد نگهبان مثبت باشد
- شواهد تصویربرداری از درگیری لنفاوی وجود داشته باشد
- توده لنفاوی قابل لمس یا مشهود باشد
دیسکسیون معمولاً بهصورت Selective Lymphadenectomy یا Complete Node Dissection بسته به تعداد گرههای درگیر انجام میشود. با وجود مؤثر بودن، این روش با عوارضی مثل لنفادم، درد مزمن و محدودیت حرکتی همراه است؛ بنابراین فقط در موارد خاص و پس از مشورت با تیم آنکولوژی انجام میشود. امروزه در بسیاری از موارد، بهجای دیسکسیون کامل، فقط SLNB انجام میشود، مگر در صورت نیاز قطعی.
بازسازی پوست پس از جراحی ملانوم؛ از فلپ پوستی تا پیوند بافت
جراحی ملانوم بدخیم پوست در برخی موارد باعث ایجاد زخمهای عمیق یا وسیع میشود که ترمیم آنها به مداخلات تخصصی نیاز دارد. بسته به محل ضایعه و اندازه برداشت، جراح تصمیم میگیرد که آیا زخم باید بسته شود یا نیاز به بازسازی دارد. گزینههای بازسازی شامل:
- فلپ پوستی (Skin Flap): جابجایی بافت مجاور برای پوشش ناحیه جراحی
- پیوند پوستی (Skin Graft): انتقال پوست از ناحیه دیگر بدن به محل زخم
- ترمیمهای پیشرفته: شامل استفاده از بیومواد، پانسمانهای زیستی یا کمک از جراح پلاستیک
انتخاب روش بازسازی به عواملی مانند ناحیه درگیری (مثلاً صورت، دست)، عمق ضایعه، و شرایط بیمار بستگی دارد.
هدف نهایی، حفظ عملکرد و زیبایی پوست، به حداقل رساندن اسکار و افزایش کیفیت زندگی بیمار است.
مراقبتهای بعد از جراحی ملانوم؛ چگونه از عفونت، اسکار و عود جلوگیری کنیم؟
مراقبتهای پس از جراحی ملانوم بدخیم پوست نقش کلیدی در بهبود سریع، کاهش عوارض و جلوگیری از بازگشت بیماری دارند. رعایت دقیق توصیههای پزشک میتواند از بروز مشکلات جدی جلوگیری کند. مراقبتهای کلیدی پس از جراحی:
- تمیز نگهداشتن زخم با سرم فیزیولوژیک و پانسمان مناسب
- خودداری از تماس زخم با آفتاب تا ترمیم کامل
- مصرف دقیق آنتیبیوتیک یا داروهای ضدالتهاب طبق تجویز
- استفاده از کرمهای ترمیمکننده برای کاهش اسکار
در بیماران با ریسک بالا، پزشک ممکن است پیگیری تصویربرداری و آزمایشهای خونی را در فواصل مشخص توصیه کند. برنامه پیگیری معمول:
- هر ۳ ماه در سال اول
- هر ۶ ماه تا ۵ سال
- سپس سالیانه برای بررسی عود
همچنین رعایت رژیم غذایی سالم، پرهیز از اشعه UV و پیگیری روانی برای مدیریت استرس نیز توصیه میشود.
نقش داروهای کمکی بعد از جراحی؛ چه زمانی ایمونوتراپی یا تارگتتراپی توصیه میشود؟
پس از جراحی ملانوم بدخیم پوست، در برخی بیماران برای کاهش خطر عود، داروهای کمکی (Adjuvant Therapy) تجویز میشوند. نوع درمان به مرحله بیماری، نتایج بیوپسی غدد لنفاوی و وضعیت ژنتیکی تومور بستگی دارد.
۱. مواقع تجویز ایمونوتراپی (مانند Nivolumab یا Pembrolizumab):
- درگیری غدد لنفاوی
- مرحله ۳ یا ۴ ملانوم
- ریسک بالای عود طبق پاتولوژی
۲. مواقع تجویز تارگتتراپی (مانند Dabrafenib + Trametinib):
- وجود جهش BRAF V600 در تومور
- بیمارانی که ایمونوتراپی را تحمل نمیکنند یا پاسخ ندادهاند
این داروها با فعالسازی سیستم ایمنی یا مسدود کردن مسیرهای خاص رشد تومور، احتمال بازگشت ملانوم را کاهش میدهند. عوارض این درمانها شامل خستگی، بثورات پوستی، و التهاب کبد یا ریه است که باید تحت نظارت دقیق کنترل شود. تصمیمگیری درباره تجویز این داروها باید با همکاری آنکولوژیست و با بررسی دقیق مزایا و ریسکها انجام گیرد.
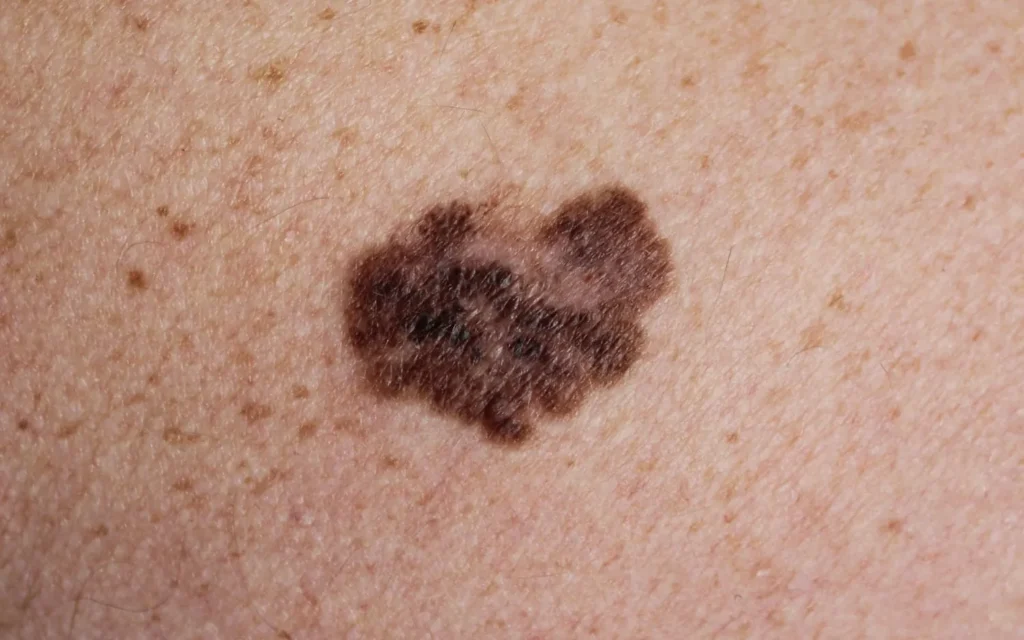
برنامه پیگیری پس از عمل؛ چه آزمایشهایی و در چه بازههایی لازم است؟
برای بیماران مبتلا به ملانوم بدخیم پوست، پیگیری منظم پس از درمان ضروری است. هدف اصلی این پیگیریها، شناسایی زودهنگام عود بیماری یا پیدایش ملانوم جدید است.
برنامه زمانی پیشنهادی بر اساس NCCN:
| سال | دفعات معاینه | نوع بررسیها |
| 1 تا 2 | هر ۳ تا ۶ ماه | معاینه فیزیکی، بررسی پوست، آزمایش خون، سونوگرافی در صورت لزوم |
| 3 تا 5 | هر ۶ ماه | معاینه کامل، تصویربرداری در صورت علائم |
| بعد از سال 5 | سالیانه | معاینه بالینی، در صورت لزوم PET/CT |
آزمایشهای رایج:
- LDH: برای پیگیری احتمال متاستاز
- PET/CT یا MRI: در صورت مشکوک بودن به بازگشت بیماری
- بیوپسی مجدد: اگر ضایعه جدید ظاهر شود
در بیماران با ریسک بالا، پایش دقیقتر و در فواصل کوتاهتر توصیه میشود. اطمینان از پیگیری دقیق، نقش اساسی در افزایش بقای بلندمدت دارد.
تغذیه و سبک زندگی پس از جراحی ملانوم؛ چه چیزی به بهبودی کمک میکند؟
تغذیه و سبک زندگی سالم بعد از جراحی ملانوم بدخیم پوست میتواند روند بهبودی را تسریع کند، سیستم ایمنی را تقویت کرده و خطر عود را کاهش دهد.
۱. توصیههای تغذیهای علمی (بر اساس ACS و NIH):
- رژیم غنی از آنتیاکسیدانها: مصرف میوهجات رنگی مثل زغالاخته، انار، گوجهفرنگی
- پروتئین کافی: تخممرغ، ماهی، مرغ، لبنیات کمچرب برای ترمیم بافت
- کاهش مصرف گوشت قرمز فرآوریشده و قندهای ساده
- مصرف امگا ۳ از منابعی مثل گردو و ماهی سالمون
۲. اصلاح سبک زندگی:
- استفاده روزانه از ضدآفتاب SPF 30 یا بالاتر، حتی در روزهای ابری
- اجتناب کامل از سولاریوم یا آفتابگیری طولانی
- فعالیت بدنی سبک مثل پیادهروی روزانه برای تقویت سیستم ایمنی
- ترک سیگار و محدود کردن الکل
این اقدامات ساده، اما موثر میتوانند کیفیت زندگی بیمار را بهبود بخشند و خطر بازگشت بیماری را کاهش دهند.
مراقبتهای روانی در مسیر درمان ملانوم
ملانوم بدخیم پوست نهتنها بدن را درگیر میکند، بلکه ذهن و روح بیمار را نیز تحت فشار قرار میدهد. بسیاری از بیماران پس از تشخیص با ترس از مرگ، اضطراب شدید یا حتی افسردگی مواجه میشوند.
۱. نکات مهم مراقبت روانی:
- مراجعه به روانشناس یا مشاور تخصصی در حوزه سرطان
- شرکت در گروههای حمایتی بیماران ملانوم (حضوری یا آنلاین)
- یادگیری تکنیکهای آرامسازی مانند مدیتیشن، تنفس عمیق یا یوگا
۲. مطالعات نشان دادهاند که بیماران دارای حمایت روانی منسجم:
- پیگیریهای درمانی دقیقتری دارند
- شانس بقاء بهتری در درازمدت تجربه میکنند
- کیفیت زندگی بهتری گزارش میکنند
حمایت خانواده و نزدیکان نیز بسیار مهم است. بیان احساسات، دریافت حمایت عاطفی و احساس «تنها نبودن» باعث کاهش اضطراب و امید بیشتر به درمان میشود.
وقتی ملانوم بازمیگردد؛ چگونه با عود بیماری مقابله کنیم؟
عود ملانوم بدخیم پوست میتواند بهصورت موضعی، ناحیهای (در غدد لنفاوی) یا دوردست (ریه، مغز، کبد) رخ دهد. نوع درمان بستگی به محل و شدت عود دارد.
۱. در صورت بازگشت موضعی:
- برداشت مجدد ضایعه + بررسی حاشیه
- در موارد خاص، درمان با ایمونوتراپی یا رادیوتراپی تکمیلی
۲. در صورت متاستاز ناحیهای یا سیستمیک:
- ایمونوتراپی با داروهایی مانند Nivolumab یا Ipilimumab
- تارگتتراپی اگر BRAF mutation مثبت باشد
- در برخی موارد رادیوتراپی برای کنترل تومور مغزی یا استخوانی
مطالعات بالینی (Clinical Trials) نیز یک گزینه امیدبخش در موارد عود پیشرفته هستند. بازگشت بیماری به معنای پایان نیست؛ با درمانهای جدید، حتی ملانوم متاستاتیک در برخی بیماران کنترل شده و زندگی طولانیتری برای آنها فراهم شده است.
جدیدترین یافتههای علمی در درمان ملانوم بدخیم؛ مروری بر تحقیقات ۲۰۲۴
سال ۲۰۲۴ نقطه عطفی در درمان ملانوم بدخیم پوست بوده است. چندین مطالعه بالینی مهم منتشر شده که چشمانداز درمان را تغییر دادهاند:
تحقیقات کلیدی:
- مطالعه CheckMate-76K (NEJM 2024): اثبات اثربخشی بالاتر Nivolumab بهعنوان درمان کمکی در مراحل اولیه
- COMBI-AD Trial Extension: ترکیب Dabrafenib و Trametinib در بیماران BRAF+ تا ۶ سال پیگیری و کاهش عود را نشان داد
- mRNA Vaccines در درمان ملانوم: فاز دوم واکسنهای شخصیسازیشده برای جلوگیری از عود با نتایج امیدبخش
همچنین مطالعات در حوزه بیومارکرهای پیشبینیکننده پاسخ به درمان باعث هدفگیری دقیقتر درمان شدهاند. پیشرفتها در تصویربرداری مولکولی، درمانهای ترکیبی و هوش مصنوعی برای غربالگری نیز به ارتقاء کیفیت مراقبت کمک کردهاند. آینده درمان ملانوم بسیار روشنتر از گذشته است.
جمعبندی: مسیر درمان ملانوم بدخیم پوست؛ از تصمیم جراحی تا مراقبت بلندمدت
ملانوم بدخیم پوست اگرچه یکی از پرخطرترین سرطانهای پوستی به شمار میرود، اما با تشخیص زودهنگام و درمان صحیح میتوان آن را بهطور کامل کنترل کرد. جراحی اولین و اصلیترین روش درمان در اغلب موارد است؛ بهویژه زمانی که ضایعه بهموقع شناسایی شود. اهمیت برداشت کامل ضایعه با حاشیه ایمن، بررسی غدد لنفاوی نگهبان، و تصمیمگیری درباره درمانهای مکمل بر اساس یافتههای پاتولوژی، همگی نقش حیاتی در پیشگیری از عود دارند.
از سوی دیگر، مراقبتهای پس از عمل نباید نادیده گرفته شوند. کنترل عفونت، توجه به تغذیه و ترمیم پوست، مراقبت از زخم و پایش دقیق با تصویربرداری دورهای، از جمله اقداماتی هستند که به افزایش بقاء کمک میکنند. همچنین حمایت روانی و آگاهی بیمار نسبت به عوامل خطر محیطی، از جمله نور UV، در کاهش احتمال بازگشت بیماری تأثیر زیادی دارد. در نهایت، درمان ملانوم یک مسیر چندمرحلهای و تخصصی است که نیاز به دانش علمی، برنامهریزی دقیق و مراقبت مستمر دارد. انتخاب آگاهانه در مراحل درمان و پیگیری، کلید موفقیت بلندمدت خواهد بود.
سوالات متداول
1. آیا هر خالی میتواند به ملانوم تبدیل شود؟
خیر، ولی هر خال مشکوک باید بررسی شود؛ بهویژه اگر ویژگیهای ABCDE را داشته باشد.
2. آیا ملانوم فقط در پوست دیده میشود؟
بیشتر در پوست است، ولی میتواند در چشم، ناخن یا مخاط دهان هم ایجاد شود.
3. آیا ملانوم درمان قطعی دارد؟
در مراحل اولیه، جراحی بهتنهایی میتواند درمان کامل ایجاد کند.
4. آیا پس از جراحی نیاز به داروی خاصی هست؟
در بیماران پرریسک بله؛ ممکن است ایمونوتراپی یا تارگتتراپی تجویز شود.
5. آیا ملانوم ارثی است؟
در برخی موارد بله، بهویژه اگر سابقه خانوادگی ملانوم یا سندرمهای ژنتیکی وجود داشته باشد.
6. چند وقت یکبار باید پیگیری پزشکی داشت؟
در ۲ سال اول، هر ۳ تا ۶ ماه؛ سپس هر ۶ ماه تا سال ۵، و بعد از آن سالیانه.